Con el propósito de mejorar la calidad de vida de pacientes y cuidadores, y de reflexionar sobre cómo se deben enfocar los recursos sociosanitarios en un futuro próximo, el Hospital Aita Menni ha realizado un estudio de campo en el municipio vizcaíno de Ermua.
Al vivir muchos más años aumenta nuestra probabilidad de envejecer con enfermedades en las que la edad es un factor de riesgo. Las enfermedades neurológicas crónicas conllevan una pérdida de autonomía que, con frecuencia, lleva a los familiares a hacerse cargo de las personas afectadas. Los ictus y las demencias son dos de estas enfermedades y ambas generan discapacidad. Este trabajo, realizado en colaboración con los servicios sociales y sanitarios del Ayuntamiento de Ermua y financiado por Etorbizi, ha analizado sobre el terreno la situación de 41 familias.
Cronicidad, nuevas demandas
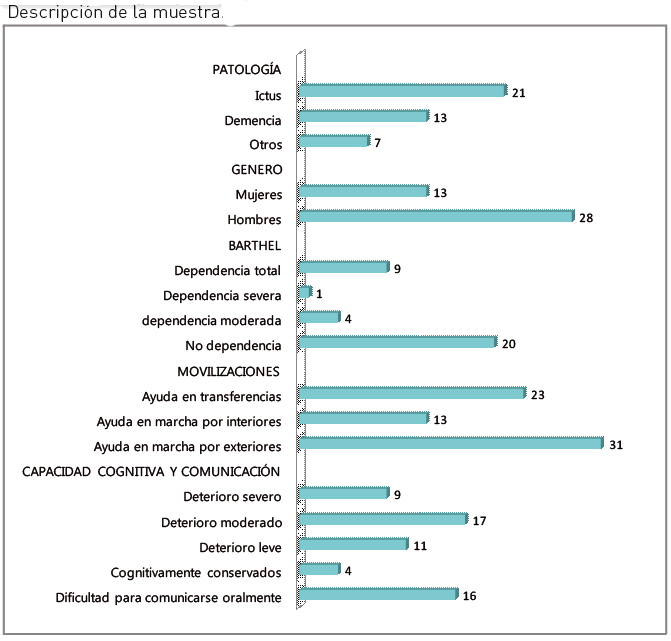
De los 41 casos que componen la muestra, la mayoría son hombres (28); la edad media es de 70 años y la mitad de ellos han sufrido un ictus (21); 13 de estas personas con discapacidad han sido diagnosticadas de demencia y 7 sufren otro tipo de patologías (tumores cerebrales, traumatismo craneoencefálico, etc.). Una gran mayoría (31) requiere ayuda para caminar por exteriores y más de la mitad necesita ayuda en las trasferencias (23).
El informe, titulado «Atención sociosanitaria integral a pacientes con ictus o demencias en Ermua«, propone una identificación temprana de los pacientes con riesgo de cronicidad y considera que es necesaria una garantía de continuidad en los cuidados, para lo cual sería precisa una entrada única al sistema sociosanitario y cambios en la cultura organizativa que favorezcan el trabajo interdisciplinar y proporcionen fluidez a la información.
Calidad de vida en casa
Las demencias avanzan de modo progresivo mientras que en los ictus la discapacidad puede disminuir mediante rehabilitación y por la propia evolución de la lesión cerebral. En este trabajo, enmarcado en las iniciativas del Gobierno Vasco que evalúan respuestas a la enfermedad crónica, tras analizar la situación de las personas afectadas, de familiares y cuidadores, la accesibilidad y adaptación de la vivienda, así como la comunicación con el exterior, los profesionales de la Unidad de Daño Cerebral autores del estudio, dirigidos por el doctor José Ignacio Quemada, proponen un modelo de asistencia integral que apuesta por mantener la calidad de vida de las personas con discapacidad en sus domicilios y por la atención a todo el sistema familiar para que no fracasen los soportes existentes.
Ejes del nuevo modelo
Entre las conclusiones se extrae que conceptos como calidad de vida, apoyo a la permanencia en el domicilio, entrenamiento en el manejo de problemas médicos, control del dolor, mantenimiento de la autonomía, etc. deben ser eje en el diseño de los nuevos modelos de atención sociosanitaria. El análisis realizado observa carencias importantes en la oferta de plazas en centros de día, en plazas de respiro, en el entrenamiento de pacientes y cuidadores a la hora de hacer trasferencias, tareas de autocuidado y vestido, etc.
Especificidad del ictus
La sociedad en su conjunto se muestra de acuerdo en tratar de ayudar a todos sus miembros a permanecer en su propio entorno familiar la mayor parte del tiempo posible. Esto obliga a pensar en garantizar calidad de vida en los domicilios en lugar de trasladar los esfuerzos a la creación de hospitales o centros de cuidados. La creación del espacio sociosanitario es uno de los conceptos organizativos que emerge para tratar de dar respuesta a estas demandas: acerca los ámbitos sanitario y social y los combina para responder a las consecuencias que generan las enfermedades crónicas.
El diseño de un modelo asistencial es un ejercicio ambicioso de proyección de cómo ha de ser la asistencia en el futuro. Contamos con las ideas que han de orientar el modelo y los programas asistenciales, tenemos la experiencia de rehabilitar, de cuidar, de entrenar a cuidadores y de adaptar los domicilios. En cuanto al ictus, tendremos en cuenta que:
- Requiere un modelo de atención diferenciado, con nuevas estructuras que se coordinen con las existentes, la sanitaria y la social, es decir, una profunda modificación de la estructura sanitaria actual.
- Garantizar la continuidad en la atención es uno de los objetivos. Actualmente se producen discontinuidades en los cuidados tras un ictus, en los interlocutores y demoras en la recepción de ayudas claves. Las adaptaciones de los domicilios y los productos de apoyo son algunas de ellas.
- Ha de garantizarse también la coordinación entre los agentes que intervienen. Para ello es esencial un equipo multidisciplinar, con cultura de comunicación, reuniones estructuradas y un liderazgo responsable.
- El alta hospitalaria y el final de la rehabilitación intensiva deben ser reestructurados atendiendo a los principios de continuidad y de coordinación entre agentes.
- La heterogeneidad pronóstica del ictus marca itinerarios asistenciales diferenciados. Los ictus leves y moderados pueden acogerse a programas de “alta hospitalaria precoz” con intervención domiciliaria y comunitaria que les den continuidad. Los ictus severos se reparten entre aquellos que son candidatos a programas de “rehabilitación intensiva” y aquellos que, por su edad o fragilidad, son candidatos a “unidades de larga estancia con rehabilitación de baja intensidad”.
- Los programas de atención al ictus en fase postaguda han de contemplar tres dianas de manera paralela: el propio paciente con quien hemos de trabajar la restauración de capacidades mermadas y el entrenamiento en compensación y/o en selección de los productos de apoyo; el cuidador a quien habremos de informar, entrenar y acompañar en el proceso de adaptación a la nueva situación; y por último el entorno vital del paciente y el cuidador, de manera muy especial el domicilio que ha de adaptarse todo lo que se pueda y de la manera más ágil posible a la nueva capacidad funcional.
- El impacto de los problemas psíquicos sobre la calidad de vida es máximo. La sensibilidad hacia la detección de problemas de sueño, ansiedad, depresión o de graves problemas de convivencia o de adaptación a la discapacidad es una condición indispensable para poder actuar farmacológica o psicoterapéuticamente. Es por ello que los profesionales de la salud mental han de estar entrenados e implicados en los equipos de atención continuada al ictus.
- Nuestra experiencia nos confirma que el papel de la fisioterapia y el de la terapia ocupacional son de vital importancia en los equipos multidisciplinares. La marcha, las trasferencias, los cambios posturales, la autonomía en AVDs, la selección de productos de apoyo y de férulas y las adaptaciones de los domicilios son solo algunas de sus tareas. Por otro lado, el papel de la trabajadora social ha de ir mucho más allá que el de gestionar ayudas o recursos. Sobre ella recae buena parte de la labor identificadora y anticipadora de necesidades así como la de contribuir de manera determinante a la coordinación multidisciplinar.
Siguientes pasos
El estudio, que se ha ceñido al municipio de Ermua y se ha desarrollado en 9 meses, sugiere ahora un proyecto piloto que podría ponerse en marcha en una comarca/provincia entera y por un plazo de tres años. Contemplaría una versión menor: un programa de alta hospitalaria precoz complementado con atención domiciliaria del equipo multidisciplinar que atienda también a la población con ictus crónicos de la comarca, o una versión mayor: la atención a todos los ictus de la comarca/provincia contando para ello con algunas camas y recursos ambulatorios para llevar a cabo la rehabilitación intensiva, y con camas dedicadas a la larga estancia con rehabilitación de baja intensidad. La incorporación de estos últimos pacientes a sus domicilios sería más tardía que en el caso de los incluidos en el programa de alta hospitalaria precoz pero compartirían con ellos el apoyo domiciliario aunque en estos casos de más baja intensidad.
Atención sociosanitaria integral a pacientes con ictus o demencias en Ermua by Red Menni de Daño Cerebral