Recogemos un pequeño resumen de la primera parte de la jornada ‘Avances en la atención sanitaria a los ictus’ que celebramos en el Hospital Aita Menni. En esta primera mesa participaron profesionales que trabajan en la fase aguda del tratamiento de los ictus, en la que -tal y como declaraba el doctor José Ignacio Quemada, director del Servicio de Daño Cerebral del Hospital Aita Menni-, “se están produciendo avances impensables hace una década”.
A primeros de junio, el Servicio de Daño Cerebral de Hermanas Hospitalarias Aita Menni celebró en Mondragón la jornada ‘Avances en la atención sanitaria a los ictus’. Este foro de intercambio de conocimiento reunió a profesionales que trabajan tanto la fase aguda como en la subaguda del tratamiento de los ictus.
 Tras la bienvenida y presentación por parte del director gerente de Hermanas Hospitalarias Aita Menni, Mikel Tellaeche, y del director médico, el doctor Manuel Martín, el doctor José Ignacio Quemada, responsable de la Red Menni de Daño cerebral y del Servicio de Daño Cerebral del Hospital Aita Menni, dio paso a los ponentes de la primera mesa, titulada ‘Impacto de los nuevos tratamientos del ictus y formas de asistencia en fase aguda’, fase en la que -tal y como declaraba el propio doctor Quemada-, “se están produciendo avances impensables hace una década”.
Tras la bienvenida y presentación por parte del director gerente de Hermanas Hospitalarias Aita Menni, Mikel Tellaeche, y del director médico, el doctor Manuel Martín, el doctor José Ignacio Quemada, responsable de la Red Menni de Daño cerebral y del Servicio de Daño Cerebral del Hospital Aita Menni, dio paso a los ponentes de la primera mesa, titulada ‘Impacto de los nuevos tratamientos del ictus y formas de asistencia en fase aguda’, fase en la que -tal y como declaraba el propio doctor Quemada-, “se están produciendo avances impensables hace una década”.
Uno de estos avances es la fibrinolisis. La doctora María del Mar Freijo, coordinadora de la Unidad de Ictus del Hospital de Cruces y del Grupo Neurovascular del IIS Biocruces-Bizkaia, habló de sus aportaciones al tratamiento del ictus. La fibrinolisis es un procedimiento que consiste en la administración de un medicamento en sangre que disuelve el trombo que está ocluyendo el vaso, que es lo que causa el ictus. “Esto da lugar a que el pronóstico del paciente mejore de una forma muy llamativa”, declara la doctora, si bien advierte que para administrar este procedimiento existe una limitación muy importante y es que hay que hacerlo antes de las cuatro horas y media tras producirse el ictus. María del Mar Freijo resaltó la importancia que tiene reconocer los síntomas de un ictus para derivar al paciente al centro en el que le puedan administrar fibrinolisis para mejorar el pronóstico. Reiteró que “el tiempo es cerebro” a la par que sostuvo que “no todo acaba en el momento de la administración de la medicación”, que es importante tanto el pronóstico vital como funcional, así como el inicio precoz de la rehabilitación.
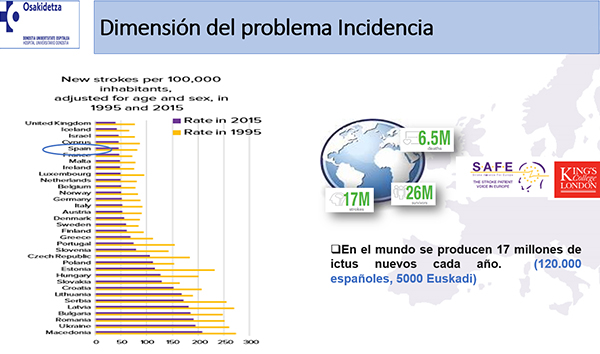 La doctora Maite Martínez Zabaleta, coordinadora de la Unidad de Ictus y subdirectora del Hospital Donostia, expuso el ‘Presente y futuro de las Unidades de ictus’. Recordó que en el abordaje del ictus el tiempo es fundamental; “exige velocidad”. Apuntó asimismo que el envejecimiento de la población dará lugar a un aumento del número de casos e incrementará la carga de la enfermedad. Como dato positivo, destacó que el ingreso de los pacientes en Unidades de Ictus disminuye la mortalidad en un 17% y la mortalidad o dependencia funcional en un 25%. “La aportación de las Unidades de Ictus a la vida de los pacientes ha sido fundamental”, declaró, refiriéndose al beneficio inmediato debido a la disminución del riesgo de muerte y de discapacidad. “Tratar al paciente en estas Unidades es un factor predictor de autonomía”, aseguró.
La doctora Maite Martínez Zabaleta, coordinadora de la Unidad de Ictus y subdirectora del Hospital Donostia, expuso el ‘Presente y futuro de las Unidades de ictus’. Recordó que en el abordaje del ictus el tiempo es fundamental; “exige velocidad”. Apuntó asimismo que el envejecimiento de la población dará lugar a un aumento del número de casos e incrementará la carga de la enfermedad. Como dato positivo, destacó que el ingreso de los pacientes en Unidades de Ictus disminuye la mortalidad en un 17% y la mortalidad o dependencia funcional en un 25%. “La aportación de las Unidades de Ictus a la vida de los pacientes ha sido fundamental”, declaró, refiriéndose al beneficio inmediato debido a la disminución del riesgo de muerte y de discapacidad. “Tratar al paciente en estas Unidades es un factor predictor de autonomía”, aseguró.
 El doctor José Angel Larrea, neurorradiólogo del Hospital Donostia, expuso los ‘Horizontes terapéuticos de la trombectomía’, “una técnica de radiología intervencionista mínimamente invasiva en la que se introduce un catéter a través de una mínima punción en una arteria y se lleva ese catéter al territorio cerebral donde está la arteria ocluida por un trombo”–explicó el doctor. A través de ese catéter se extrae el trombo para restablecer la perfusión cerebral que estaba comprometida. Esta técnica de extracción o captura mecánica del trombo se aplica “para rescatar a aquellos pacientes que tienen un trombo de mayor tamaño que la fibrinolisis intravenosa no va a ser capaz de disolver”.
El doctor José Angel Larrea, neurorradiólogo del Hospital Donostia, expuso los ‘Horizontes terapéuticos de la trombectomía’, “una técnica de radiología intervencionista mínimamente invasiva en la que se introduce un catéter a través de una mínima punción en una arteria y se lleva ese catéter al territorio cerebral donde está la arteria ocluida por un trombo”–explicó el doctor. A través de ese catéter se extrae el trombo para restablecer la perfusión cerebral que estaba comprometida. Esta técnica de extracción o captura mecánica del trombo se aplica “para rescatar a aquellos pacientes que tienen un trombo de mayor tamaño que la fibrinolisis intravenosa no va a ser capaz de disolver”.
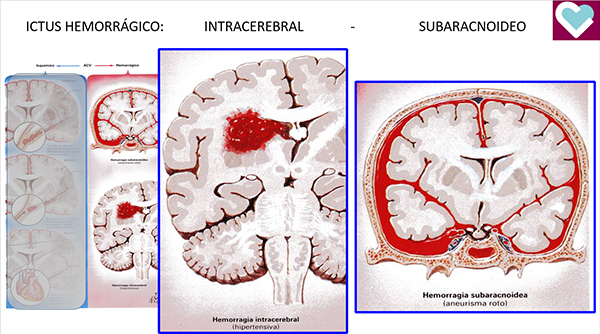 En cuanto al ‘Papel de la neurocirugía en la atención al ictus’, el doctor Alejandro Carrasco, profesor asociado del Departamento de Cirugía de la Universidad del País Vasco (UPV-EHU) y jefe de sección del Servicio de Neurocirugía del Hospital de Cruces, explicó que se centra fundamentalmente en el ictus hemorrágico, y en el isquémico, en el control de la hipertensión intracraneal. “Por un lado, a través de craniectomía descompresiva o drenajes ventriculares y, en un porcentaje limitado de casos, la evacuación de hematomas que estén en una posición favorable, cerca de la superficie, que no requieran un abordaje muy profundo”. Al terminar, el neurocirujano aprovechó el elevado número de profesionales de la atención al ictus que asistieron al foro (más de 70) para reivindicar para los ictus hemorrágicos la misma atención en Unidades de Ictus que reciben los isquémicos.
En cuanto al ‘Papel de la neurocirugía en la atención al ictus’, el doctor Alejandro Carrasco, profesor asociado del Departamento de Cirugía de la Universidad del País Vasco (UPV-EHU) y jefe de sección del Servicio de Neurocirugía del Hospital de Cruces, explicó que se centra fundamentalmente en el ictus hemorrágico, y en el isquémico, en el control de la hipertensión intracraneal. “Por un lado, a través de craniectomía descompresiva o drenajes ventriculares y, en un porcentaje limitado de casos, la evacuación de hematomas que estén en una posición favorable, cerca de la superficie, que no requieran un abordaje muy profundo”. Al terminar, el neurocirujano aprovechó el elevado número de profesionales de la atención al ictus que asistieron al foro (más de 70) para reivindicar para los ictus hemorrágicos la misma atención en Unidades de Ictus que reciben los isquémicos.