Las secuelas psíquicas en el baremo de la Ley 35/2015 - 19 desembre, 2023
¿Cómo se establece la cuantía de la indemnización económica que corresponde, en concepto de daños y perjuicios, a una persona que sufre secuelas psíquicas a raíz de un accidente de tráfico? El doctor Quemada, por su experiencia como perito médico, explica en este artículo técnico el procedimiento y los sistemas clasificatorios.
Escrito por:
José Ignacio Quemada, psiquiatra y responsable de la Red Menni de Daño Cerebral
La compensación de los daños corporales sufridos en accidentes de tráfico ha sido objeto de baremación desde 1995. Con la publicación del baremo nuestro sistema legal consiguió reducir la lotería jurídica y reducir la litigiosidad animando a las partes a llegar a acuerdos en torno a una estimación de puntos que se traducen en una cantidad económica.
En este pequeño artículo trataré de trasmitir el contenido de la última revisión, en la parte que se refiere a las secuelas psíquicas. Al ser una herramienta única en el marco legal español, se utiliza también como referencia en otras situaciones en las que es necesario estimar la compensación económica para resarcir un daño corporal. Tras su publicación inicial en 1995, el baremo ha sufrido dos revisiones importantes, en 2003 (Ley 34/2003) y en 2015 (Ley 35/2015), que han supuesto avances en simplicidad y coherencia.
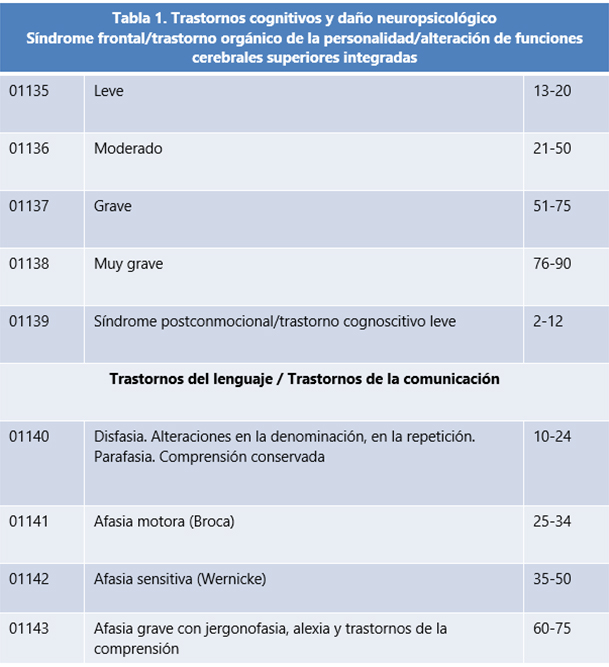
En su primera versión, la parte referida a las secuelas psíquicas constaba de un listado de 19 síntomas, síndromes y enfermedades, con escasa correspondencia con los sistemas nosológicos psiquiátricos y sin descripciones. A partir de la primera revisión cobraron importancia máxima dos diagnósticos clínicos, el trastorno orgánico de la personalidad y el deterioro cognitivo. Además, la puntuación posible para ambos diagnósticos cubría un abanico muy amplio, que dependía de una clasificación de la severidad que guardaba relación con el impacto funcional del síndrome. En la tabla 1 podemos ver los diagnósticos de secuelas psíquicas de origen orgánico en el baremo de 2015; la formulación de estos dos diagnósticos clínicos es conjunta.

Inestabilidad terminológica
El título de esta tabla 1 ya nos alerta acerca de la inestabilidad terminológica en la que se encuentra esta área de conocimiento, y que se refleja, tanto en las distintas versiones del Baremo como en las nosologías psiquiátricas.
En relación a estas últimas los psiquiatras contamos con dos grandes sistemas clasificatorios, la Clasificación internacional de las enfermedades en su décima edición (CIE 10), auspiciada por la OMS, y la DSM-5 de tradición americana. Esta inestabilidad y consecuente confusión terminológica se produce alrededor de los términos “cognitivo” y “trastorno orgánico de la personalidad”. El primero, “cognitivo” tiene múltiples sinónimos (cognoscitivo, neurocognitivo, funciones superiores) que al irse cambiando en sucesivas ediciones de las clasificaciones introducen confusión. Cuando hablamos de “cognitivo” o equivalentes estamos haciendo referencia a los procesos de atención, memoria, praxias, gnosias, capacidades visuoespaciales y funcionamiento ejecutivo.
El DSM-5 (tabla 3) tiene su propia manera de nombrar estos diagnósticos haciendo uso de los epígrafes “trastorno neurocognitivo mayor o leve” y “cambio de la personalidad debido a otra enfermedad médica”. Ambos sistemas de clasificación de las enfermedades psiquiátricas mantienen separados los diagnósticos relativos al deterioro cognitivo de los que afectan a cambios permanentes de la personalidad. De hecho, es destacable que, en esta maraña terminológica, el concepto “personalidad” sobrevive tanto en CIE 10 como en DSM-5.
Niveles de severidad
El Baremo unificó ambos diagnósticos en dos tiempos; en la revisión de 2003 los mantuvo separados, pero con idéntica clasificación de severidad, mientras que en la última versión de 2015 lo ha convertido en una única categoría y ha profundizado en la descripción de los niveles de severidad.
 Detengámonos a analizar la clasificación de la severidad (tabla 4). Es una combinación de distintas formas de deterioro cognitivo, alteraciones del sueño, del control emocional, de la conducta y del impacto de todos estos síntomas en la capacidad laboral, relacional y de autonomía en actividades de la vida diaria. Esta descripción de síntomas y de consecuencias sociales de los mismos tiene el mérito de dar cabida a un amplio abanico de síntomas (cognitivos, emocionales, conductuales) y a su impacto en la vida diaria, todos ellos extraordinariamente pertinentes. La ambición de la descripción ha dado lugar a un cierto desorden o mezcla en su presentación que es, en mi opinión, el aspecto todavía mejorable de este Baremo. Habrá que separar síntomas de consecuencias sociales y autonomía. Los primeros para justificar plenamente el diagnóstico y los segundos para ayudar a la estimación de la severidad o hándicap social generado.
Detengámonos a analizar la clasificación de la severidad (tabla 4). Es una combinación de distintas formas de deterioro cognitivo, alteraciones del sueño, del control emocional, de la conducta y del impacto de todos estos síntomas en la capacidad laboral, relacional y de autonomía en actividades de la vida diaria. Esta descripción de síntomas y de consecuencias sociales de los mismos tiene el mérito de dar cabida a un amplio abanico de síntomas (cognitivos, emocionales, conductuales) y a su impacto en la vida diaria, todos ellos extraordinariamente pertinentes. La ambición de la descripción ha dado lugar a un cierto desorden o mezcla en su presentación que es, en mi opinión, el aspecto todavía mejorable de este Baremo. Habrá que separar síntomas de consecuencias sociales y autonomía. Los primeros para justificar plenamente el diagnóstico y los segundos para ayudar a la estimación de la severidad o hándicap social generado.
Por último, están los síndromes o enfermedades psíquicas menos relacionadas de forma directa con el daño cerebral. Son diagnósticos, encabezados por el síndrome de stress postraumático, en los que el impacto de la experiencia del accidente, inmediata o demorada, tienen gran relevancia causal. Casi lo más importante a decir en estos casos es que el perito psiquiatra, neurólogo o neuropsicólogo ha de estar muy seguro de la presencia de alguno de estos diagnósticos y de la ausencia de los cambios orgánicos de la personalidad o del deterioro cognitivo. De no ser así, puede hacer un flaco favor a la estimación de la justa compensación del daño ya que estos diagnósticos reciben, en general, puntuaciones más bajas ya que se consideran más leves, o etiológicamente vinculados a factores previos al accidente. En la tabla 5 se recogen estos diagnósticos.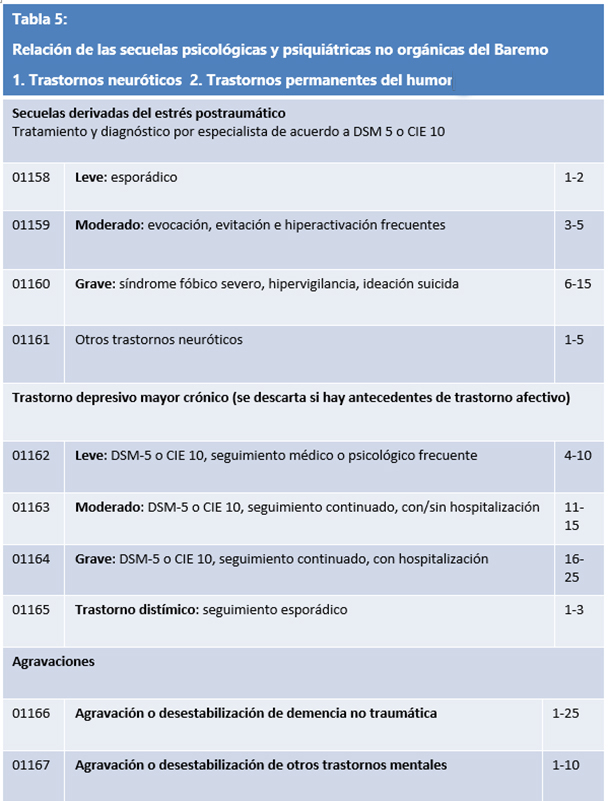
De la comparación de las tablas 1 y 5 podemos ver que el más grave de los trastornos por stress postraumático (1-15) no llegan a ser compensados como lo haría un deterioro cognitivo leve (13-20).
Para terminar, una mención a un clásico en horas bajas, el síndrome postconmocional, combinación de síntomas cognitivos, somáticos y emocionales. Se mantiene este diagnóstico sólo en la CIE 10 pero ha desaparecido del DSM-5 y del baremo. Ha sido engullido por el trastorno cognitivo leve o por los trastornos neuróticos.
Independientemente de la opinión de los especialistas, la mía es que es un diagnóstico que merece ser mantenido ya que refleja una realidad clínica diferenciada, desde un punto de vista pragmático conviene evitar su diagnóstico en contextos de baremación de secuelas, ya que va a introducir importantes dificultades de traducción a baremo. Los peritos haríamos un favor a los pacientes y al sistema si valoramos en qué otra categoría diagnóstica de CIE 10 o de DSM-5 puede encajar que tenga una fácil traducción a baremo.