Alteraciones visoperceptivas y visoespaciales en daño cerebral (II) - 19 December, 2023
Las alteraciones en el procesamiento visual tienen una elevada incidencia tras lesiones cerebrales, especialmente cuando estas son de origen vascular y afectan a la parte posterior del cerebro (por ejemplo, infartos de la arteria cerebral posterior). Teniendo en cuenta nuestra enorme dependencia de la visión entre todos los demás sentidos, en nuestro día a día, podemos hacernos a la idea del enorme impacto funcional que pueden tener las alteraciones más graves sobre la funcionalidad de las personas afectadas.
Escrito por:
David de Noreña
Neuropsícólogo
UDC Hospital Beata María Ana
Las alteraciones visoespaciales tras daño cerebral
 Los procesos visoespaciales hacen referencia a un conjunto heterogéneo de capacidades de creciente complejidad que nos permiten utilizar las referencias del medio para desenvolvernos en él. La ubicación correcta en el espacio requiere de al menos cuatro grupos de capacidades:
Los procesos visoespaciales hacen referencia a un conjunto heterogéneo de capacidades de creciente complejidad que nos permiten utilizar las referencias del medio para desenvolvernos en él. La ubicación correcta en el espacio requiere de al menos cuatro grupos de capacidades:
Por una parte, es necesaria una percepción correcta del espacio corporal. Tenemos que conocer con precisión la posición de nuestra cabeza, en la que se encuentran los principales órganos sensoriales, respecto al resto de nuestro cuerpo y al centro de gravedad, además de conocer la posición relativa de todas las demás partes del cuerpo. De esto se encarga el sistema somatosensorial, participando también algunas áreas multimodales como la corteza parietal posterior. Algunos pacientes con lesiones en esta región pueden mostrar alteraciones en el esquema corporal, tendiendo a mostrar una posición anómala (ej: inclinándose hacia un lado sin percatarse, mostrando problemas de equilibrio) a ignorar y/o no integrar adecuadamente algunas partes del cuerpo, como ocurre en la heminegligencia, o a no coordinar adecuadamente la postura del cuerpo y la posición de brazos y piernas
En segundo lugar, es necesaria una correcta percepción de nuestro espacio egocéntrico. Esto es, la posición de los objetos (dirección y distancia) en relación con la posición de nuestra cabeza, nuestros ojos y nuestro cuerpo en general. La corteza parietal posterior nos ayuda a formar “mapas” estables del mundo que nos rodea, con independencia de hacia dónde estemos mirando en cada momento, lo que nos permite manejarnos en él. Es un tipo de invarianza espacial, muy similar a la descrita anteriormente para el caso de los objetos. Además, cualquier interacción con los objetos de nuestro entorno, incluyendo el desplazamiento, requiere un ajuste de nuestros actos motores en función de variables como la distancia, la posición del objeto en relación con nosotros, el movimiento relativo, etc.
En tercer lugar, necesitamos percibir adecuadamente el espacio alocéntrico. Esto es, debemos ser capaces de captar las relaciones espaciales entre los diferentes objetos del entorno con independencia de dónde estemos ubicados en cada momento. Sin esta capacidad, difícilmente podríamos orientarnos en un lugar nuevo que apenas conocemos, o cambiar nuestra ruta habitual por un escenario conocido por nosotros. Dicha capacidad se relaciona también con diferentes regiones de la corteza parietal posterior, así como con algunas estructuras relacionadas con la memoria declarativa, como la corteza parahipocampal y el hipocampo.
Por último, es necesario contar con un conjunto que nos permitan cambiar flexiblemente y de forma fluida entre diferentes representaciones egocéntricas y alocéntricas. Esto se relaciona estrechamente con nuestra capacidad para desplazar voluntariamente el foco de atención, tanto hacia el exterior como en relación con los contenidos mentales. 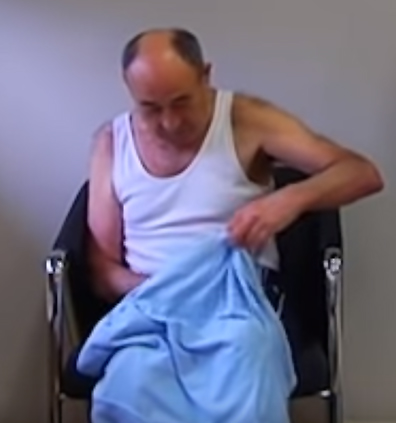 Por ejemplo, con frecuencia necesitamos mantener en nuestra memoria operativa un mapa mental del lugar al que queremos ir, o una imagen mental del movimiento complejo que deseamos realizar, con independencia de dónde nos encontramos en ese instante o, incluso, imaginarnos un mismo escenario pero desde una perspectiva diferente. No es extraño que algunas de las regiones implicadas en esta capacidad (la corteza retroesplenial, la unión temporoparietooccipital, la corteza parietal posterior, etc.) también se relacionen con la capacidad para adoptar puntos de vista de otras personas (lo que se conoce como teoría de la mente).
Por ejemplo, con frecuencia necesitamos mantener en nuestra memoria operativa un mapa mental del lugar al que queremos ir, o una imagen mental del movimiento complejo que deseamos realizar, con independencia de dónde nos encontramos en ese instante o, incluso, imaginarnos un mismo escenario pero desde una perspectiva diferente. No es extraño que algunas de las regiones implicadas en esta capacidad (la corteza retroesplenial, la unión temporoparietooccipital, la corteza parietal posterior, etc.) también se relacionen con la capacidad para adoptar puntos de vista de otras personas (lo que se conoce como teoría de la mente).
Los pacientes con lesiones en la vía dorsal pueden presentar dificultades capacidades como: localizar diferentes puntos en el espacio, percibir adecuadamente la profundidad (algo necesario para interactuar de forma eficiente con los objetos que nos rodean), percibir correctamente la orientación de líneas, ángulos y de figuras, ser capaz de anticipar correctamente el movimiento de objetos y/o seres vivos o percibir la relación espacial entre diferentes estímulos, etc. Es por ello que, como veremos más adelante, las lesiones de la vía dorsal pueden traducirse en dificultades para realizar acciones complejas en el espacio tales como vestirse, dibujar o escribir, manejar herramientas, etc.
Errores al movernos en el espacio: La desorientación topográfica
Cuando hablamos de desorientación topográfica no nos referimos a la orientación en el espacio, tan frecuentemente evaluada en la clínica: Muchos pacientes con trastornos neurológicos pueden mostrar dificultades para identificar dónde se encuentran, generalmente debido a sus problemas de memoria, o pueden mostrarse confusos y creer que están en un lugar diferente al que se encuentran en ese momento (por ejemplo, creer que están en la habitación de su casa y no en un hospital). Es eso lo que se conoce como desorientación espacial. La desorientación topográfica, por otra parte, hace referencia a una afectación en habilidades tales como aprender nuevas rutas, navegar adecuadamente por un espacio conocido (ej: su casa) o aprender a desplazarse por un lugar nuevo (ej: el hospital), incluyendo también la capacidad para “traducir” en movimiento los mapas y planos. Además, muchos de estos pacientes pueden mostrarse desorientados al girar sobre sí mismos y/o cambiar de posición, pudiendo, por ejemplo, no encontrar la puerta del despacho en el momento en que se levantan y dan la vuelta para salir de la habitación.
En la clínica se pueden observar dos grandes tipos de desorientación topográfica que, en ocasiones, pueden darse conjuntamente. Por una parte, lo que algunos autores llaman agnosia topográfica; por otra, lo conocido como amnesia topográfica.
- La agnosia topográfica se produce tras lesiones occipitales u occipitotemporales y se trata de una forma relativamente menos grave de desorientación topográfica. Los pacientes que sufren esta alteración tienen dificultades para identificar puntos de referencia y localizaciones familiares, lo que afecta a su capacidad para seguir y para aprender nuevas rutas. Por ejemplo, pueden encontrarse con dificultades para identificar un edificio característico, un pequeño parque, o un pasillo que puede servirle de referencia para ir de un lugar a otro. No obstante, no suelen tener dificultades para orientarse en lugares que eran familiares antes de la lesión, como su domicilio o su barrio, así como seguir rutas previamente conocidas, trazar planos de lugares conocidos o situar lugares conocidos en un mapa (ej: un mapa geográfico de España, o de su ciudad).
- La amnesia topográfica, pese a lo que su nombre parece indicar, no hace únicamente referencia a un problema en la memoria espacial. Los pacientes con este problema son capaces de identificar puntos de referencia y lugares conocidos sin demasiadas dificultades. En lo que fallan es en utilizar la información espacial para orientarse en el entorno. Por ejemplo, pueden mostrar muchas dificultades para reconocer si algo se encuentra a la izquierda o a la derecha (relacionado con el espacio egocéntrico), si se encuentran en la planta baja o en el primer piso del hospital, si un lugar determinado está cerca o lejos de otro o en qué dirección relativa (relacionado con el espacio alocéntrico). Con frecuencia, debido a este problema, no son capaces de aprender nuevas rutas salvo con mucha repetición y esfuerzo y, en ocasiones, tampoco pueden recordar los espacios y rutas que conocían antes de la lesión, dibujar planos y mapas o seguirlos de forma apropiada. Generalmente estos pacientes suelen presentar otras dificultades visoespaciales importantes (ej: alteraciones en la percepción de la profundidad, la orientación de líneas, etc.) o en la atención visual (por ejemplo, heminegligencia). Las lesiones parietales posteriores, además de las que afectan a la cara medial de los lóbulos temporales (ej: región parahipocampal) pueden producir este tipo de alteración.
Un último grupo de trastornos relacionados con la ruta dorsal, que van más allá del objetivo de este artículo, son los problemas en la atención visual. La alteración más descrita en la clínica y una de las más frecuentes en el DCA de origen vascular es, sin duda alguna, la heminegligencia. Ésta hace referencia a un complejo grupo de síntomas que provocan que la persona que los sufra no encuentre habitualmente estímulos que se sitúan en el lado contrario a la lesión (en la inmensa mayoría de casos se produce por lesión hemisférica derecha) tienda a fijar la atención preferentemente en los estímulos de su lado derecho, ignore la parte izquierda de su cuerpo y actúe fundamentalmente en la parte derecha del espacio (ej: se alimente sólo de la parte derecha de su plato, se maquille únicamente el lado derecho de la cara, etc.) Se trata de un problema atencional, no perceptivo, que afecta a más modalidades además de la visual (por ejemplo, la auditiva, la somatosensorial, etc.) No obstante, la complejidad del trastorno y el hecho de que no se trate propiamente de una alteración visual, hace que la descripción detallada de esta patología merezca un monográfico por sí misma.
Así pues, las alteraciones de la vía ventral (las agnosias) dificultan a la persona que las sufre el reconocimiento visual de objetos significativos de su entorno, especialmente cuando éstos se muestran en condiciones de mala iluminación, con otros estímulos visuales que puedan interferir y competir por la atención del paciente, fuera del contexto habitual, en posiciones poco habituales, o representados en imágenes bidimensionales. Por otra parte, las alteraciones de la vía dorsal también tienen un impacto significativo sobre la funcionalidad del paciente, ya que esté puede mostrar dificultades para orientarse en el espacio, representárselo mentalmente o, incluso, realizar acciones en él. A continuación expondremos el último grupo de alteraciones visuales, estrechamente relacionados con esta última vía, que conocemos como habilidades visoconstructivas.
Las apraxias visoconstructivas: Actuar en el espacio
Algunas de las habilidades que aprendemos requieren de un apropiado manejo, no sólo de nuestro sistema motor, sino también del espacio alrededor de nosotros. Las praxias constructivas implican la manipulación de objetos/elementos en el espacio para otorgar relaciones espaciales concretas. Cuando aprendemos a escribir, aprendemos también a hacerlo de una determinada manera, utilizando trazos que pueden diferir entre sí únicamente por pequeños atributos espaciales (por ejemplo, la “p”, la “d” y la “b”) y situándolos en líneas que van de izquierda a derecha y de arriba abajo en el caso de los idiomas occidentales; además, debemos dominar para ello la motricidad fina que requiere elaborar esos complejos trazos. Otros ejemplos de praxias constructivas pueden ser el dibujo, que debe respetar las coordenadas espaciales de los objetos representados, así como el encuadre en el que estamos dibujando, el ensamblaje de distintas piezas u objetos, como cuando resolvemos un rompecabezas o montamos un mueble, e incluso el vestido. Este último implica un tipo muy específico de praxia visoconstructiva, en el que no sólo es necesario organizar adecuadamente las prendas en el espacio sino además hacerlo en relación con nuestro propio cuerpo. Los pacientes que muestran dificultad en este dominio concreto padecen de lo que se conoce como una apraxia del vestir.

Por lo tanto, las praxias constructivas requieren de un adecuado procesamiento visoespacial, pero también de muchas otras habilidades cognitivas y motoras, como la capacidad para organizar las secuencias motoras (praxias) o la planificación de lo que debemos realizar, así como una adecuada motricidad final. Es por ello que, a diferencia de algunas de las alteraciones que hemos descrito anteriormente, no parece existir una especialización hemisférica tan clara o una localización específica relacionada con estas habilidades, sino que más bien son el fruto de redes integradas ubicadas en regiones frontales y parietales, y también subcorticales, de ambos hemisferios.
Si bien tanto como los pacientes que sufren lesiones derechas como los que sufren lesiones izquierdas pueden padecer una apraxia visoconstructiva, normalmente las que son el resultado de lesiones hemisféricas derechas son significativamente más llamativas y tienen un mayor impacto sobre la vida cotidiana del individuo, al verse afectado en mayor medida el procesamiento visoespacial que subyace a estos actos motores.
Por ilustrar el punto anterior, una de las tareas neuropsicológicas que con más frecuencia se solicita a los pacientes con posible apraxia visoconstructiva es la copia de dibujos, o el dibujo de objetos familiares “de cabeza”. La ejecución en esta tarea habitualmente resulta diferente dependiendo de la ubicación de la lesión. Por ejemplo, los pacientes que han sufrido lesiones izquierdas, muestran trazos más pobres (en parte por usar la mano no hábil), una ejecución más lenta y costosa, así como con menos detalles, y tendiendo además a la macrografía (realizar trazos grandes y toscos); no obstante, sus dibujos conservan adecuadamente la forma global y los distintos elementos, aunque algunos puedan ser omitidos, están ubicados más o menos adecuadamente en el espacio. Por otra parte, los pacientes con lesiones derechas muestran un trazo más hábil y, en general, su dibujo suele ser más detallado, tendiendo a la micrografía (trazos muy pequeños). No obstante, los distintos elementos del dibujo pueden aparecer rotados o mal dispuestos entre sí, en ocasiones no se conserva la forma global del dibujo y, generalmente, debido a la heminegligencia que suele acompañar a las lesiones derechas, se omiten muchos de los elementos que quedan a la izquierda del dibujo.
Conclusiones y recomendaciones
En definitiva, las alteraciones en el procesamiento visual tienen una elevada incidencia tras lesiones cerebrales, especialmente cuando éstas son de origen vascular y afectan a la parte posterior del cerebro (por ejemplo, infartos de la arteria cerebral posterior). Teniendo en cuenta nuestra enorme dependencia de la visión entre todos los demás sentidos, en nuestro día a día, podemos hacernos a la idea del enorme impacto funcional que pueden tener las alteraciones más graves sobre la funcionalidad de las personas afectadas.
Como hemos señalado, la prevalencia de alteraciones visoperceptivas y visoespaciales es relativamente alta tras daño cerebral adquirido. Destaca especialmente la heminegligencia unilateral izquierda, los problemas visoespaciales y visoconstructivos, las dificultades para el análisis y síntesis de la información visual y, en menor medida, las agnosias. No obstante, no debemos pasar por alto que muchas de las manifestaciones clínicas relacionadas con la visión que podemos observar en estos pacientes no tienen necesariamente un origen perceptivo, de “alto nivel”: Por una parte, los pacientes pueden sufrir restricciones en los movimientos oculares, pérdida de agudeza visual y alteraciones campimétricas (por ejemplo: hemianopsia homónima unilateral) que influirán notablemente en su rastreo visual, la capacidad para reconocer escenas visuales complejas y la capacidad para actuar adecuadamente en el espacio. En ocasiones, el uso de un parche (en los casos de diplopía) o una nueva prescripción de gafas puede mejorar significativamente el despempeño del paciente. Con cierta frecuencia, sin embargo, dichas alteraciones vendrán acompañadas de otros déficit cognitivos; entre otros, los problemas perceptivos.
Cabe tener en cuenta también que otras alteraciones cognitivas pueden estar influyendo en la manifestación clínica de los problemas visuales. Por ejemplo, los pacientes en estado confusional pueden sufrir alucinaciones visuales, si bien estas no se deben a una alteración específica de los procesos perceptivos, sino a una alteración generalizada del funcionamiento cerebral (por ejemplo, por un bajo nivel de alerta). Los pacientes que presentan problemas de lenguaje y/o apraxia, como suele observarse tras lesiones en el hemisferio dominante, probablemente tengan dificultades para responder apropiadamente a los requerimientos de muchas de las pruebas utilizadas para valorar la percepción y las capacidades visoespaciales. Por ejemplo, pueden mostrar dificultades para utilizar apropiadamente el lápiz (y, por tanto, escribir o copiar un dibujo), denominar un objeto presentado, indicarlo entre varios cuando se le pide (en caso de problemas de comprensión) o incluso realizar el gesto de señalar la imagen correcta.
Por otra parte, los pacientes que presentan dificultades en la organización y la planificación de la conducta (funciones ejecutivas), responderán inadecuadamente ante tareas de gran complejidad, como ocurre en el caso de las praxias visoconstructivas, sin que necesariamente exista detrás un problema visoespacial o visoperceptivo. Por supuesto, los pacientes con enfermedades neurológicas que afectan gravemente a la memoria declarativa (fases avanzadas de enfermedad de Alzheimer y de otras demencias degenerativas) manifestarán alteraciones que pueden confundirse con dificultades perceptivo-visuales, pero que pueden tener su origen en una desintegración de los conceptos y de la información semántica relacionada con los objetos. Por ejemplo, un paciente en esta situación podría no reconocer unas llaves por ninguna modalidad sensorial, no sólo la visual, al haber perdido el significado de ese objeto. Mención aparte merece la presencia de heminegligencia unilateral izquierda, especialmente si va acompañada de una pérdida campimétrica (hemianopsia). Estos pacientes, con cierta frecuencia, mostrarán dificultades para reconocer objetos, imágenes visuales complejas o palabras debido a su afectación, lo que podría confundirse con una agnosia aperceptiva. No obstante, las alteraciones en estos pacientes serán fluctuantes, afectando predominantemente a la parte izquierda de los objetos con respecto al punto de fijación de la mirada. Por ejemplo, podrán leer incorrectamente la palabra “intervención” como “invención” o “nación”, omitiendo el comienzo de la palabra; o reconocer incorrectamente una imagen al atender únicamente a los rasgos que quedan en la parte derecha del mismo. Por otra parte, como se ha señalado anteriormente, los pacientes con problemas en la atención visual (especialmente heminegligencia izquierda), generalmente también experimentarán dificultades visoespaciales como las que se han señalado anteriormente.

Debido a todo la anterior, la evaluación, diagnóstico y caracterización de las alteraciones visuales tras daño cerebral, al igual que su rehabilitación, debe ser, idealmente, una empresa multidisciplinar. El neuropsicólogo, a través de la exploración cognitiva, caracterizará detalladamente el tipo de alteraciones cognitivas sufridas por el paciente, incluyendo las perceptivas, y su previsible impacto en la funcionalidad. Por otra parte, el terapeuta ocupacional podrá valorar el desempeño de los pacientes en diferentes actividades de la vida cotidiana, prestando especial atención tanto al impacto como a las compensaciones llevadas a cabo por el paciente en relación con los problemas visoperceptivos y visoespaciales experimentados (ej: en el vestido, aseo, alimentación, desplazamientos, etc.) Por último, médicos especialistas como neurólogo, oftalmólogo y médico rehabilitador, realizarán una evaluación detallada de las alteraciones sensoriomotoras sufridas por el paciente, desde afectaciones oculares y retinianas, hasta la afectación de la vía visual primaria (por ejemplo, mediante valoraciones campimétricas), así como otras funciones de orden superior que pueden estar afectando a los procesos visuales y a la funcionalidad.
En cuanto a la rehabilitación de las alteraciones señaladas en estos artículos, merecerían una descripción detallada que va más allá del propósito de este trabajo. No obstante, sí conviene resaltar que, si bien las evidencias acerca de la efectividad de las diferentes técnicas orientadas a la rehabilitación de los procesos visoperceptivos y visoespaciales son a día de hoy insuficientes, el abordaje de estas alteraciones debe formar parte de cualquier programa de rehabilitación multidisciplinar del daño cerebral adquirido, y probablemente también de cualquier otra patología neurológica. Como suele decirse, “la ausencia de evidencias no es la evidencia de la ausencia”. Como en otros dominios afectados, se utilizarán dos grandes enfoques, uno basado en la estimulación y restauración del proceso afectado, y otro centrado en las estrategias y técnicas compensatorias.
La estimulación/restauración del proceso implicará el entrenamiento estructurado y sistemático en situaciones en las que los pacientes deban poner en marcha los procesos cognitivos afectados, tanto a través de actividades funcionales (por ejemplo, durante el aseo y el vestido, la compra, etc.), como con ejercicios cognitivos de dificultad progresiva (digitalizados o en forma de fichas, juegos, etc.) Por ejemplo, será habitual entrenar estrategias controladas de exploración visual, en ocasiones utilizando autoinstrucciones u otras técnicas metacognitivas, en escenarios en los que deban discriminar o hallar determinados estímulos de complejidad creciente (ej: con un contraste menor con el fondo, distractores cada vez más semejantes entre sí, etc.)
Un peso muy importante lo tendrán las estrategias compensatorias, así como las pautas que se proporcionen tanto al paciente como a su entorno más cercano. Este grupo de técnicas buscará reducir el impacto en la vida cotidiana de las alteraciones visoperceptivas o visoespaciales sufridas por el paciente. Por ejemplo, se puede enseñar al paciente o familiar a detectar situaciones de riesgo (ej: tropiezos) y actuar en consecuencia para minimizarlo, situar los objetos de uso común (por ejemplo, los enseres de aseo) siempre en el mismo lugar y con escasos estímulos distractores a su alrededor para minimizar el impacto de los problemas visoperceptivos, el uso de claves y guías visuales (ej: bandas de colores), los mapas verbales y el aprendizaje sin errores para aprender nuevas rutas en los pacientes con amnesia topográfica, etc.