Tratamiento de fisioterapia en la rehabilitación vestibular - 21 apirila, 2020
En este artículo trataremos sobre la importancia de la rehabilitación vestibular y el trabajo que se realiza desde la fisioterapia, así como de la importancia de una correcta valoración para poder determinar el tratamiento más adecuado para cada tipo de paciente.
Escrito por:
Elena Tampán Sanz, fisioterapeuta del Centro de Neurorrehabilitación Aita Menni
 La rehabilitación vestibular engloba un conjunto de técnicas y programas de ejercicios diseñados para mejorar los síntomas de inestabilidad, visión borrosa y desequilibrios provocados por un episodio de vértigo. Mediante el tratamiento de fisioterapia proporcionaremos a nuestros pacientes herramientas necesarias para disminuir estos síntomas y como consecuencia reducir el riesgo de caídas derivados de la patología.
La rehabilitación vestibular engloba un conjunto de técnicas y programas de ejercicios diseñados para mejorar los síntomas de inestabilidad, visión borrosa y desequilibrios provocados por un episodio de vértigo. Mediante el tratamiento de fisioterapia proporcionaremos a nuestros pacientes herramientas necesarias para disminuir estos síntomas y como consecuencia reducir el riesgo de caídas derivados de la patología.
Para empezar, debemos conocer que es y cómo funciona el sistema vestibular y cuáles son las patologías más frecuentes si se lesiona dicho sistema.
¿Qué es el sistema vestibular?
El sistema vestibular es el sistema encargado de mantener el equilibrio y la estabilidad y lo hace de diferentes formas:
- Informa sobre la posición de la cabeza en el espacio.
- Capta aceleraciones lineales y anulares a las que es sometido el cuerpo.
- Se encarga de mantener estable el campo visual coordinando los movimientos oculares.
- Se ocupa de la coordinación de movimientos de la musculatura.
- Recupera la estabilidad cuando perdemos el equilibrio.
Cuando se lesiona el sistema vestibular la persona puede percibir mareos, náuseas o sensación de inestabilidad.
Es importante diferenciar entre dos signos característicos que habitualmente dan lugar a confusión: vértigo y mareo.
El vértigo se podría definir como una sensación ilusoria de movimiento, pensamos que nos estamos moviendo cuando en realidad estamos quietos.
Durante un proceso de vértigo la persona tiene sensación de movimiento de las cosas y del espacio que le rodea, “todo le da vueltas”. Suele ir acompañado de náuseas, vómitos, nistagmos (movimientos oculares involuntarios) y desequilibrios.
El mareo en cambio es una sensación desagradable de estar “flotando” que al igual que el vértigo puede provocar desequilibrio, pero no existe la sensación de movimiento de las cosas.
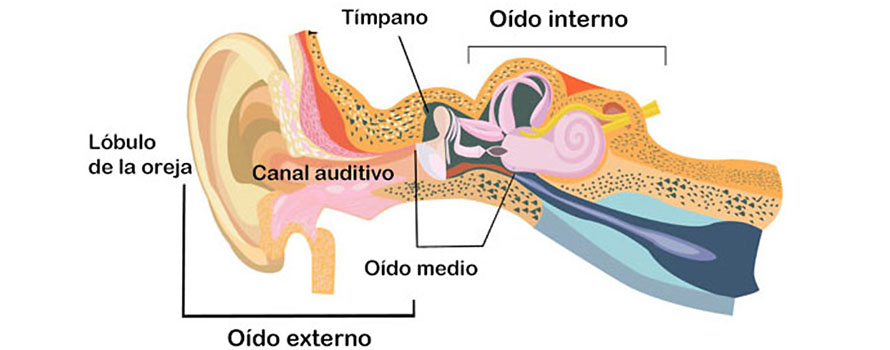
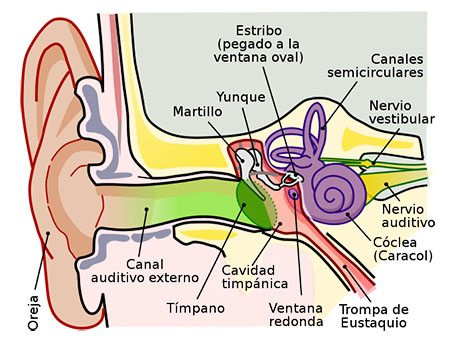 Hay que distinguir entre vértigos de origen periférico, que son los más comunes y vértigos de origen central. Si es periférico, la lesión se encontrará en el oído interno, en el vestíbulo y puede afectar a un solo vestíbulo o a ambos es lo que se denomina hipofunción vestibular. Engloban el 95% de los vértigos y las patologías más frecuentes que lo causan son:
Hay que distinguir entre vértigos de origen periférico, que son los más comunes y vértigos de origen central. Si es periférico, la lesión se encontrará en el oído interno, en el vestíbulo y puede afectar a un solo vestíbulo o a ambos es lo que se denomina hipofunción vestibular. Engloban el 95% de los vértigos y las patologías más frecuentes que lo causan son:
- Vértigo posicional paroxístico benigno (VPPB): es una de las patologías más frecuentes cuando se da un episodio de vértigo. El vértigo se desencadena por un cambio en la posición de la cabeza (al coger algo del suelo, atarse los zapatos, giros bruscos…) Son pequeños momentos de vértigo de menos de 60 segundos de duración, aunque puede persistir mareo durante el resto del día. Su prevalencia es mayor en mujeres y suele ser unilateral, es decir, afecta a un solo vestíbulo.
- Neuritis vestibular: Esta patología afecta a un solo vestíbulo de manera aguda y afecta fundamentalmente al nervio vestibular. Presenta un vértigo importante que dura hasta 48-72h.Presentan importantes desequilibrios e incapacidad incluso para estar sentados.
- Enfermedad de Meniere: es una patología que evoluciona por crisis. Durante las crisis aparecen síntomas auditivos y vestibulares, sensación de llenado del oído, acúfenos y disminución de agudeza auditiva en el momento de la crisis. La duración del vértigo suele ir desde unos minutos a horas
En cambio, si los vértigos son de origen central la lesión se encontrará en el sistema vestibular central que está formado por: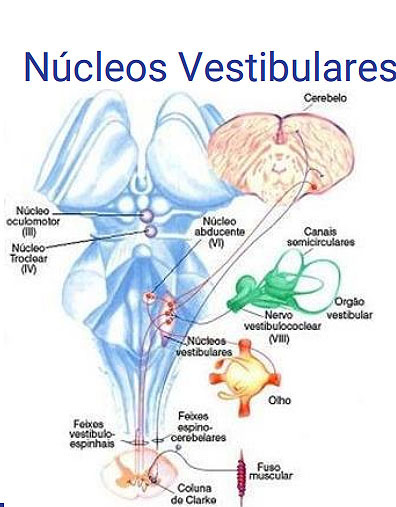
- cerebelo
- núcleos vestibulares
- corteza vestibular
- estructuras adicionales
Las patologías vestibulares de origen central suelen estar provocadas por:
- traumatismo craneal
- insuficiencia vascular
- migraña vestibular
- patologías desmielinizantes
- tumores
- patologías degenerativas
Evaluación de fisioterapia
El fisioterapeuta realizará diferentes maniobras para evaluar los síntomas, así como unos test específicos para determinar el tratamiento adecuado para cada paciente. Enumeraremos algunos de los test más comunes que disponemos para la correcta evaluación.
- 1- Evaluación nistagmo: se realizará una evaluación de los movimientos oculares involuntarios que aparecen ante un episodio de vértigo.
- 2- Evaluación del reflejo vestíbulo ocular (VOR): el VOR es el encargado de fijar la mirada mientras se mueve la cabeza. Para realizar la prueba se mueve la cabeza del paciente mientras se le pide que mire a un punto fijo. Si hay lesión la mirada se moverá junto con la cabeza y no será capaz de fijarla en un punto fijo. Esto causará una sensación de visión borrosa en el paciente.
- 3- Head thrust test: pedimos fijación ocular mientras se mueve rápidamente la cabeza en todas las posiciones. Si hay alteración será incapaz de fijar la mirada.
- 4- Cancelación del VOR: se le pide al paciente seguimiento visual de sus pulgares con los brazos en extensión. Si este test está alterado la patología será de origen CENTRAL.
- 5- Diferentes escalas de valoración:

- 6- Valoración del equilibrio: Utilizaremos diferentes escalas validadas con el objetivo de evaluar el riesgo de caída derivado del desequilibrio provocado por el vértigo o el mareo. Una de las más utilizadas es la escala de Berg. Nos resultará útil para comparar la situación del paciente durante el tratamiento y valorar la eficacia del mismo.
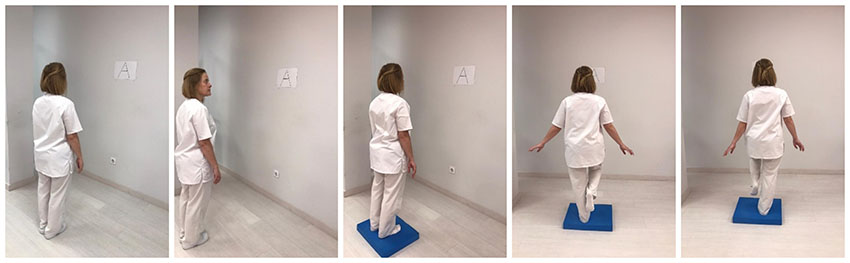
- 7- Valoración funcional de la marcha: Se valorará la estabilidad del paciente ante cambios de ritmo, cambios de la posición de la cabeza, obstáculos o marcha con ojos cerrados entre otras.
Tratamiento de fisioterapia
Los objetivos básicos del tratamiento irán orientados a disminuir el desequilibrio, la oscilopsia y mejorar la posibilidad de una visión clara durante el movimiento. Para conseguir unos buenos resultados tras la intervención es importante comenzar lo antes posible con la rehabilitación vestibular.
En pacientes agudos se comenzará realizando periodos cortos de ejercicios. Por el contrario, en crónicos nuestra actuación estará centrada en fomentar el aumento en el rango de los movimientos.
Los ejercicios irán orientados a conseguir una compensación vestibular que haga disminuir los síntomas. Se realizarán de manera progresiva y se irá de menos a más complejidad de ejecución
Maniobras de reposicionamiento canalicular como la de Epley son algunas de las maniobras que realizará el profesional para aliviar los síntomas de vértigo.
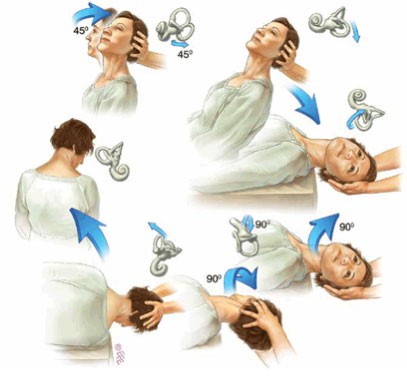
Ejercicios para restablecer el VOR:
El paciente realizará giros de cabeza mirando a un punto fijo que estará situado a 1 metro de distancia. La velocidad de giro será constante.
Se comenzará a realizarlos en sedestación. A medida que el paciente lo vaya tolerando se incrementará la velocidad de los movimientos de la cabeza. El paciente deberá descansar entre cada ejercicio hasta que desaparezcan los síntomas de mareo.
Se realizarán durante 4 semanas y mínimo durante dos meses.
Si se produce habituación durante la realización de los ejercicios comenzaremos a aumentar la complejidad de los mismos. Por ejemplo, realizar el mismo seguimiento visual anterior, pero estando de pie.
Una vez que mejora la situación del paciente y la sensación de mareo es menor, comenzaremos a realiza ejercicios de habituación. Estos ejercicios son más complejos y se realizarán sobre superficies inestables (FOAM), mantenimiento del equilibrio con ojos cerrados, ejercicios de doble tarea combinados con la marcha, o marcha hacia atrás.
Finalmente, el paciente realizará ejercicios de sustitución, que son ejercicios que el paciente podrá realizar de manera autónoma en su domicilio a modo de mantenimiento. La terapia con la Wii o el taichí son algunos de los más recomendados.