La sedestación individualizada - 13 octubre, 2022
Para prescribir con éxito una silla de ruedas hay que conocer los principios básicos de sedestación y posicionamiento, además de tener en cuenta algunos factores fundamentales como la diagnosis de la persona usuaria, sus características y objetivos. Una sedestación adecuada optimiza la función respiratoria, la deglución, mejora el campo visual, proporciona mayor estimulación cognitiva/psicosocial, independencia y autoestima. La pelvis es el primer punto de actuación en todo tipo de posicionamiento.
Autor: Jorge Olmo
Fisioterapeuta del Servicio de Daño Cerebral del Hospital Aita Menni de Bilbao
La prescripción de una silla de ruedas y/o sistema de sedestación conlleva una gran responsabilidad. Para que se lleve a cabo con éxito, es fundamental conocer los principios básicos de sedestación y posicionamiento, así como el protocolo de valoración e identificación de las soluciones más adecuadas para cada paciente en concreto.
Resulta evidente que una sedestación incorrecta conlleva una peor calidad de vida del paciente y puede derivar en serias complicaciones clínicas, como úlceras por presión, deformidades posturales, etc.
La clave del éxito está en una sedestación individualizada. En el momento de la elección de la silla de ruedas, del soporte postural o de los accesorios, hay algunos factores clave a tener en consideración, como por ejemplo: la diagnosis del paciente, la integridad de la piel, la necesidad de soporte postural, el estilo de vida, las barreras arquitectónicas o los objetivos del paciente.
“Cada paciente nuevo es una persona nueva, y por tanto, un nuevo y emocionante desafío del que aprender”, Nuria Horcajada, product manager de Sunrise Medical
 Criterios generales para una correcta sedestación:
Criterios generales para una correcta sedestación:
– Cabeza y columna en posición recta.
– Pelvis alineada, con apoyo uniforme y lo más próximo al borde posterior de la silla.
– Cadera en flexión de 90º
– Rodillas en flexión de 90º
– Tobillo y pie en posición neutra de 90º
– Extremidades superiores bien apoyadas (evitar la elevación de los hombros)
– Cuando hay deformidades establecidas hay que acomodarlas.
Orden de la secuencia para el posicionamiento (según necesidades de la persona) en la silla de ruedas:
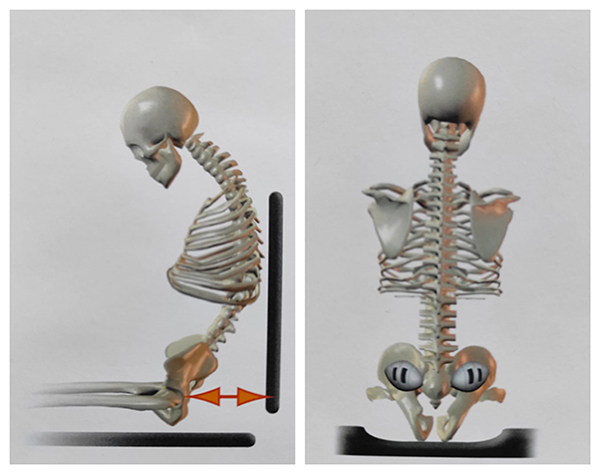
1º) Posicionar la pelvis pues es la pieza clave en la sedestación (estabilidad). Por su anatomía necesita estabilidad inferior y posterior para mantenerse en posición neutra. De esta manera se promueve la extensión torácica y se facilita la función de las extremidades superiores.
2º) Posicionar las extremidades inferiores.
3º) Posicionar tronco y extremidades superiores.
4º) Colocar la cabeza.
Principales objetivos de una sedestación adecuada
Podrían agruparse en torno a los siguientes cuatro conceptos:
-Confort: hay personas que no pueden cambiar de posición y pasan largas horas sentadas. El confort incrementa la tolerancia a la sedestación.
-Estabilidad: la estabilidad es un requisito para la movilidad. Para maximizar el potencial de funcionalidad del paciente, la sedestación debe de ser estable y segura.
-Funcionalidad: una sedestación adecuada optimiza la función respiratoria, la deglución, mejora el campo visual, proporciona mayor estimulación cognitiva/psicosocial, independencia y autoestima.
-Prevención: en la exploración del paciente hay dos consideraciones clave que determinarán en gran medida las necesidades para una sedestación adecuada. La primera es la piel, el riesgo de úlceras por presión (UPP). La segunda es el soporte postural, la necesidad de corrección y/o estabilización justa para cada paciente.
La piel
La presión en sedestación se distribuye de la siguiente manera:
– 65% sobre las tuberosidades isquiáticas y fémur
– 19% sobre los pies
– 14% sobre la espalda
– 2% sobre los antebrazos
En relación a la prevención de úlceras por presión es importante que el paciente se pueda pulsar con las manos elevando los apoyos isquiáticos del plano de la silla cada diez o quince minutos. En aquellos pacientes que no posean la capacidad de realizar cambios de peso independientemente, está la opción de la basculación, así descargamos la presión sobre la pelvis (tuberosidades isquiáticas y sacro) repartiéndola hacia el tronco por efecto de la gravedad. La mitad del peso del cuerpo pasa del asiento al respaldo con una basculación de 45º.
Otro factor de riesgo desencadenante de las UPP es la fricción y el cizallamiento. En este sentido, se debe vigilar el deslizamiento hacia delante del paciente inestable, e importante también los movimientos repetitivos como transferencias, incorporaciones y actividad en la silla de ruedas.
Además el calor, la sudoración y la humedad en la zona de contacto también se deben vigilar y utilizar materiales que conserven la integridad de la piel manteniéndola seca y protegida.
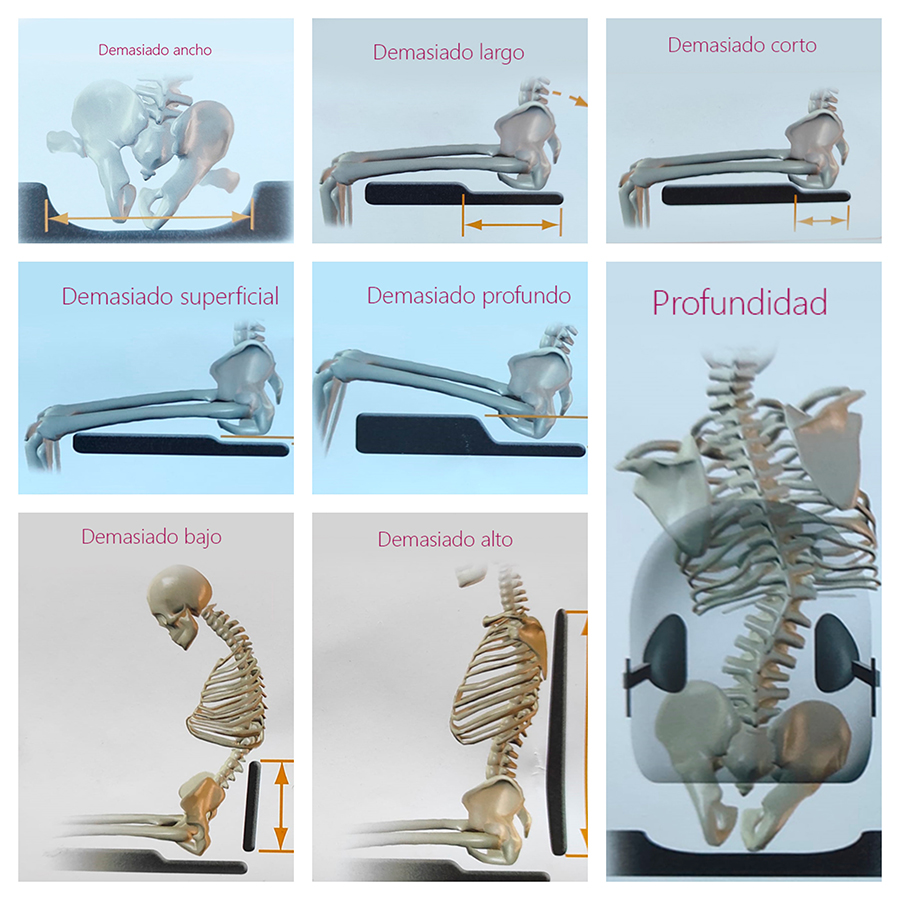
La profundidad del cojín es importante. Si el cojín es demasiado corto no se distribuye adecuadamente la presión sobre los fémures, por lo que sobrecargamos las tuberosidades isquiáticas. Por el contrario, con un cojín demasiado largo se puede provocar una retroversión pélvica al chocar la zona poplítea en la zona distal del cojín y no permitir un apoyo simétrico de la pelvis (las espinas iliacas antero-superiores quedan más elevadas que las espinas iliacas posterosuperiores), esto implica riesgo de escara en sacro. El riesgo de escaras se reduce si se consigue encajar la zona de apoyo en un cojín anatómicamente contorneado y con una hondonada pélvica a medida de cada paciente.
El soporte postural
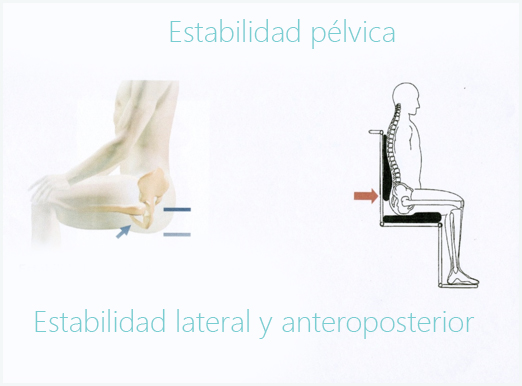
La pelvis es el primer punto de actuación en todo tipo de posicionamiento. Para asegurar la estabilidad pélvica (lateral y anteroposterior) es fundamental que la superficie de soporte sea firme y estable, de esta manera también se maximizará una postura simétrica, erguida, y el alineamiento de las extremidades inferiores.
La falta de estabilidad que pueda tener un paciente es compensada por la estabilidad externa que proporciona un soporte postural individualizado. Para conseguir una estabilización óptima de la pelvis, en sentido anteroposterior, adicionalmente a la forma del cojín, se necesita un soporte firme a nivel de las espinas iliacas posterosuperiores.
Hay algunos conceptos básicos en cuanto a posicionamiento que se pueden utilizar como una guía:
– Anchura de contorno pélvico: los trocánteres necesitan estar apoyados y las protuberancias isquiáticas necesitan estar protegidas.
– Longitud del contorno pélvico: las nalgas deben recibir soporte mientras se redistribuye la carga hacia el fémur para conseguir estabilidad. Las protuberancias isquiáticas necesitan estar protegidas durante las actividades funcionales.
– Longitud de soporte femoral: el soporte de fémur estabiliza la pelvis, posiciona óptimamente las extremidades inferiores y redistribuye la presión desde la zona isquiática.
– Profundidad de hondonada pélvica: se debe dar soporte a las nalgas manteniendo un ángulo óptimo de cadera. La profundidad de contorno correcta depende de la distancia entre trocánter y tuberosidad isquiática (5-7 cm).
– Cuando hay una ausencia de soporte pélvico posterior, la pelvis cae en retroversión, se pierde la lordosis lumbar y las caderas se deslizan hacia delante.
– Cuando hay una ausencia de soporte pélvico lateral, la pelvis y la columna van hacia la asimetría, la pelvis colapsa en oblicuidad y/o retroversión, se pierde la lordosis lumbar y las caderas se deslizan hacia delante.
– En cuanto al soporte torácico lateral (de 1, 2 o 3 puntos), si es demasiado superficial, puede no proveer la estabilidad lateral adecuada, y si es demasiado profundo puede comprometer la funcionalidad y/o causar lesiones.
– La forma/contorno del soporte torácico debe facilitar una superficie de contacto óptima ya que una superficie escasa puede colapsar el tronco hacia delante, puede caer el tronco hacia el lateral y se puede dar una posición incorrecta de la cabeza y cuello. Por el contrario, si hay demasiada superficie de contacto, se puede inhibir la función y favorecer una postura cifótica.
– Cuando el soporte torácico es demasiado bajo, la columna lumbar no queda bien apoyada, se da una inadecuada distribución de cargas en la columna torácica y el tronco colapsa en pacientes que no tienen control de tronco. Por el contrario, si es demasiado alto, la función puede verse comprometida y se empuja la pelvis y/o tronco hacia delante.
– En ausencia de soporte pélvico posterior, el área lumbar no recibirá apoyo y colapsa. Por el contrario, con un soporte lumbar excesivo, la pelvis va hacia anteversión, las caderas se deslizan hacia delante y el tronco va a la hiperextensión resultando comprometida la función.
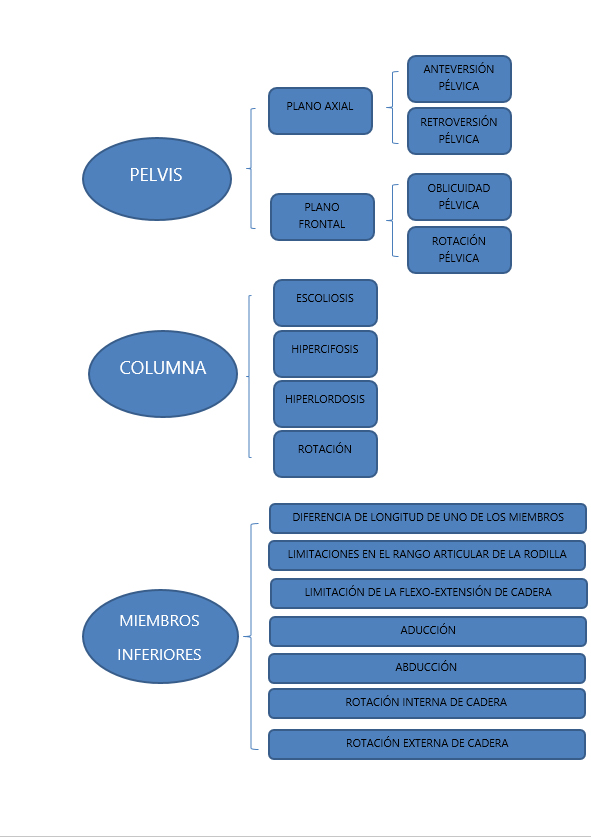
Para poder recomendar un sistema de posicionamiento individualizado, hay que conocer las principales deformidades o patrones que nos podemos encontrar en la evaluación clínica. Los niveles a valorar son:
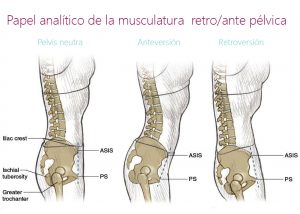
- Anteversión pélvica:
- Las espinas iliacas anterosuperiores (EIAS) están más bajas que las espinas iliacas postero-superiores (EIPS)
- Se acompaña de una hiperlordosis lumbar
- Posibles causas:
- hipertonía en flexores de cadera
- hipertonía en la musculatura dorsal
- hipotonía abdominal
- Para controlar una excesiva anteversión pélvica, se puede colocar un cinturón en la EIAS
- Retroversión pélvica:
- Las EIAS están más altas que las EIPS
- Las tuberosidades isquiáticas se deslizan hacia delante
- Se da un incremento de la cifosis
- Los puntos de presión son en sacro y en columna
- Posibles causas:
- hipertonía abdominal (oblicuos externos, recto del abdomen)
- acortamiento o hipertonía de los isquiotibiales
- Para el control de una excesiva retroversión pélvica, se puede colocar un cinturón pélvico anterior al eje de rotación
- Oblicuidad pélvica:
- La hemipelvis del lado de la oblicuidad está más baja que la otra hemipelvis.
- El punto de presión recae sobre la tuberosidad isquiática del lado de la oblicuidad.
- Se produce una escoliosis compensatoria.
- Para el control de la oblicuidad pélvica hay que valorar si está o no estructurada. Si está estructurada no se puede corregir, pero se le puede dar sensación de propiocepción con un material de densidad blanda a la tuberosidad isquiática que queda levantada y distribuir así mejor las presiones. Si no está estructurada se puede corregir colocando un material de densidad suficientemente firme debajo de la tuberosidad isquiática que queda más baja. La densidad a aplicar tampoco puede ser excesivamente dura ya que podría ocasionar una UPP.
- Rotación pélvica:
- El control de la rotación pélvica se realiza con un cinturón que pase por encima del trocánter. En ocasiones se necesita colocar una almohadilla en la EIAS que queda más adelantada/rotada.
El 30 % de los posicionamientos complejos se resuelven simplemente con un buen control a nivel de la pelvis.
BIBILIOGRAFÍA:
-Driving to Learn. The role of powered wheelchair training in rehabilitation. Autor: Lisbeth Nilsson.
-The Process of Growing Consciousness of Tool Use – A Grounded Theory of Deplateauing. Autor: Lisbeth Nilsson.
http://www.biortek.com (Igor Caro)
http://wheelchair.ca/powerseating.php
http://www.stealthproducts.com/catalog/i2i
http://www.wheelchairjunkie.com
http://www.mda.org/Publications/Quest/q115wheelturns.html
http://www.lisbethnilsson.bd.se/fram_eng.htm